Actuellement, nous assistons à une augmentation croissante du nombre de personnes souffrant de problèmes digestifs. Plus ou moins gênants et invalidants, les symptômes associés sont nombreux et non spécifiques.
Pour ces raisons, le diagnostic médical est souvent long et laborieux. Cependant des solutions allopathiques et naturopathiques complémentaires existent!
le syndrome de l’intestin irritable (SII) implique des mécanismes de régulation complexes que j’ai essayé de simplifier au maximum au travers de cet article. Bonne lecture!
Le syndrome de l’intestin irritable : SII
ou colopathie fonctionnelle
Qu’est-ce que la colopathie fonctionnelle ?
Le syndrome de l’intestin irritable (SII) est un trouble fonctionnel intestinal. Il est associé à des douleurs abdominales et/ou un inconfort digestif auquel s’ajoute une modification du transit intestinal. Un ballonnement ou une distension abdominale sont également fréquemment rapportés. Le SII est également appelé syndrome du côlon irritable ou colopathie fonctionnelle. Il fait partie de la grande famille des troubles fonctionnels intestinaux. Autrefois pathologie non codifiée et parfois considérée comme syndrome psychosomatique, il est désormais acquis comme trouble à part entière du fonctionnement de la partie basse du système digestif. Si cette affection n’engage pas le pronostic vital, elle altère significativement la qualité de vie des malades qui en souffrent. De ce fait, les symptômes de SII sont un motif très fréquent de consultation. Le SII constitue donc, en dépit de sa bénignité, un véritable problème de santé publique.
Caractéristiques de la maladie
La douleur est le symptôme maître du syndrome de l’intestin irritable. Elle est le principal motif de consultation avec le ballonnement abdominal. Par définition, elle est chronique et évolue depuis au moins 3 mois. Classiquement à type de spasme, elle siège le plus souvent au niveau des fosses iliaques, droite et/ou surtout gauche.
La douleur est souvent matinale (douleur « réveil matin ») ou post-prandiale (après le repas) et disparaît la nuit. Son évolution est intermittente, par crises de quelques heures à quelques jours. Elle est habituellement soulagée par l’émission de gaz ou de selles. Augmentée par le stress ou l’anxiété, la douleur est calmée par le repos. Dans d’autres cas, les malades décrivent une douleur plus diffuse, de type brûlure, quasi continue.
Les troubles du transit sont constants. La constipation, définie par un nombre de selles hebdomadaires inférieur à 3, est la plus habituelle. Elle peut être entrecoupée de fausses diarrhées car précédée par l’émission de selles dures. La diarrhée est souvent matinale et postprandiale. Une alternance diarrhée/constipation est également possible.
Le syndrome de l’intestin irritable évolue par « poussées » de quelques jours, suivies de phases de « rémissions ». La pathologie se caractérise par la variabilité des symptômes en intensité et dans leur expression.
De plus, d’autres signes peuvent être ressentis tels que: problèmes digestifs hauts (pyrosis, pesanteur épigastrique, satiété précoce) ainsi que de symptômes extra-digestifs tels que, fatigue chronique, lombalgies, symptômes urinaires et vessie douloureuse, fibromyalgie, céphalées, myalgies, asthénie, bouffées de chaleur…
A cela s’ajoutent des traits de personnalité anxieuse, dépressive ou hypocondriaque présents chez plus de 50% des patients souffrant de SII. Le lien direct intestins/cerveau expliqué précédemment et aujourd’hui avéré permet de mieux comprendre les effets des troubles digestifs sur l’humeur.
Le diagnostic de SII ne peut être étayé par aucun marqueur morphologique ou biologique puisque il n’existe aucune anomalie organique, biologique ou histologique de la muqueuse digestive dans le cadre du SII ! Le médecin procédera à un diagnostic par élimination. Grâce à des test biologiques la présence d’autres pathologies digestives sera éliminée, ce qui rend le diagnostic particulièrement long et difficile.
Physiologie du syndrome de l’intestin irritable
A ce jour, la physiopathologie exacte du syndrome de l’intestin irritable n’est toujours pas connue. De même que les étiologies et les différentes causes de son apparition ne sont pas identifiées pour la plupart. Néanmoins, de nombreuses pistes sont avancées par les chercheurs travaillant sur les troubles fonctionnels intestinaux.
Il est établi que la conception physiopathologique actuelle du SII est celle d’une maladie multifactorielle. En effet, elle implique des perturbations de la motricité et des troubles de la sensibilité digestive. Le SII est favorisé par un état inflammatoire intestinal, des facteurs endoluminaux (flore bactérienne, nutriments) et enfin des facteurs psychologiques (stress, dépression) qui modulent l’expression clinique des troubles sensitifs et/ou moteurs.
Les causes probables
- Les troubles de la motricité
Dans de nombreuses études, des anomalies au niveau de la contractilité de l’intestin grêle et du côlon ont été retrouvées. La description de troubles non limités au côlon a rendu la terminologie « colopathie fonctionnelle » impropre et explique l’introduction du terme « syndrome de l’intestin irritable ».
Physiologiquement, les péristaltismes intestinaux sont provoqués par le passage du bol alimentaire dans la lumière du tube digestif. Le passage des aliments provoquent alors une stimulation de récepteurs sensoriels qui a leur tour stimulent les cellules musculaires lisses autour des intestins. Ce péristaltisme a un ordre bien précis pour que le bol alimentaire progresse toujours dans le même sens. La régulation des contractions est assurée au sein même de la muqueuse intestinale. Au cœur des cellules épithéliales de la muqueuse, se trouvent des cellules qui ont une activité pacemaker.
Elles génèrent des ondes lentes et rythment les contractions car elles sont électriquement couplées aux cellules musculaires. Ces cellules sont appelées cellules de Cajal. Elles ont une activité autonome, mais elles peuvent être influencées par le système nerveux parasympathique (active le système digestif) provenant du nerf vague. Lors du passage alimentaire, l’étirement de la paroi va provoquer une stimulation des neurones sensitifs qui remplissent la muqueuse intestinale. Ils vont, par l’intermédiaire de la sérotonine (neurotransmetteur) notamment, stimuler d’autres neurones à leur tour provoquant la contraction des muscles lisses.
Rôle de la motricité dans la progression du bol alimentaire
Les neurones sensitifs vont grâce à des neurotransmetteurs (acétylcholine) provoquer la contraction des muscles du côté oral. Au même moment, des neurones inhibiteurs vont être stimulés et libérer des substances responsables de la relaxation des muscles du coté anal. Tout ceci afin d’amener le bol alimentaire toujours dans le même sens, vers le côlon puis le rectum. La motricité postprandiale (après le repas) du grêle consiste en une activité contractile soutenue, interrompue de courtes périodes de repos moteur. Selon les caractéristiques qualitatives et quantitatives du repas (riches en calories, lipides, protides, glucides…), la motricité sera plus ou moins lente. Il y a également une influence des hormones intestinales secrétées. C’est notamment là que se joue la relation entre le système nerveux central et l’intestin.
Il a été observé des perturbations du péristaltisme de l’intestin grêle chez les personnes touchées par le SII. En effet les phases III des CMM semblent durer plus longtemps et se propagent deux fois plus jusqu’à l’iléon (partie terminale de l’intestin grêle) que chez les personnes non touchées. Ce qui explique l’accélération du transit.
Le complexe migrant moteur: CMM
LE grand nettoyage intestinal!
En dehors de ces périodes, la motricité du grêle a une organisation cyclique qui comprend la succession de 3 périodes : une phase de repos moteur (phase I), une phase d’activité motrice irrégulière non propagée (phase II) et une période de quelques minutes pendant lesquelles survient un train de contractions régulières et rapides. Ces ondes se propagent tout le long de l’intestin grêle. Cette phase III est typiquement suivie d’une longue période de repos moteur. La succession de ces 3 périodes compose le complexe migrant moteur (CMM).
La durée du CMM est en moyenne de 90 à 120 minutes pour aller de l’estomac à l’iléon (partie terminale de l’intestin grêle). Le CMM n’a lieu que lorsque l’estomac est vidangé ce qui peut prendre plusieurs heures selon la composition du repas. Toute prise alimentaire interrompt le CMM ce qui empêche ce balayage intestinal d’avoir lieu. C’est pourquoi il est important de respecter un intervalle minimum de 4h entre chaque repas pour permettre à l’estomac de se vider et à la phase III du CMM d’avoir lieu.
Le rôle du CMM :
à l’heure actuelle son rôle n’est pas totalement élucidé. Cependant, il est acquis qu’il contribue à débarrasser le grêle des derniers éléments du repas et des sécrétions résiduelles. Il contribue également à la prévention des pullulations bactériennes endo-luminales (SIBO). Le CMM constitue un nettoyage complet de l’intestin grêle essentiel à son bon fonctionnement. Le CMM est le témoin d’une activité autonome du système digestif. En effet, il n’est peu ou pas influencé par le système nerveux somatique, mais il est régulé par les cellules de Cajal et leur activité pacemaker, ainsi que par des hormones intestinales comme la motiline ou la somatostatine qui modulent la survenue des CMM.
-
Les gaz…..
Les perturbations de la motricité affectent le transit des gaz digestifs. Les personnes souffrant de SII du fait des troubles de la motricité associés ont tendance à une plus forte rétention de gaz, ce qui cause des ballonnements.
Ces ballonnements peuvent être à l’origine de douleurs abdominales ou d’inconfort digestif, exacerbés par une hypersensibilité viscérale.
Point important, le site et les mécanismes de rétention influencent l’intensité de la sensation de ballonnement : la sensation la plus intense est déclenchée par une rétention jéjunale (seconde partie de l’intestin grêle). L’intensité des symptômes paraît donc dépendre d’un défaut de coordination de la motricité au niveau du grêle, conduisant à l’accumulation de gaz dans l’intestin.
De plus aux défauts de motricité s’ajoutent les variations de tonus intestinal. Les variations du tonus intestinal jouent certainement un rôle puisque la propulsion des gaz est assurée, au moins partiellement, par une contraction tonique de la paroi intestinale. Le mécanisme de cette rétention gazeuse est encore incomplètement compris.
- Troubles de la sensibilité et anomalies de l’axe cerveau/intestins
Un dysfonctionnement des voies afférentes sensitives neuronales (neurones qui perçoivent les stimuli) au niveau intestinal) a été retrouvé. En effet, le système digestif est un des organes les plus innervés de l’organisme, notamment par des neurones sensitifs. Ils permettent l’intégration d’informations recueillies par des récepteurs sensitifs (récepteurs à la pression ou à certaines substances chimiques ou organiques), qui influencent les réponses motrices ou endocrines (hormonales) afin de réguler au mieux l’activité digestive.
Ce qu’il faut retenir c’est qu’il existe une communication directe entre le système nerveux central et le système nerveux entérique. La tête et le système digestif sont reliés physiquement par des réseaux de neurones et via le nerf vague qui rejoint directement le tronc cérébral. Outre ce lien physique la communication se fait également grâce à des molécules chimiques (neurotransmetteurs ) dont la majorités est produite essentiellement par la flore intestinale et par les neurones situés dans la muqueuse digestive.
Normalement seule une faible quantité d’information est transmise jusqu’au système nerveux central et est donc conscientisée.
Il semblerait que chez les personnes souffrant de SII il y ait une sensibilité accrue. Les neurones entériques auraient seuil de stimulation plus faible. Ce qui signifie qu’une augmentation légère de pression due à des gaz intestinaux normalement indolore se traduirait par une douleur chez les personnes SII. Cette hypersensibilité pourrait aussi être causée par un afflux trop important d’informations provenant de la muqueuse intestinale vers le système limbique (zone du cerveau qui gère les émotions). Ce qui conduirait à une conscientisation supérieure à la normale des messages perçus par l’intestin.
-
Autres causes probables
Dans certains cas cette hypersensibilité pourrait provenir d’une inflammation de la muqueuse.
Il se pourrait également que cette sensibilité soit due à une hyperexcitabilité des neurones de la moelle épinière qui amplifieraient les messages sensitifs d’origine intestinale. Les messages d’intensité normale sont alors perçus de façon consciente au lieu de passer inaperçus.
Dans tous les cas aucune anomalie organique, structurelle ou histologique d’origine viscérale n’a été retrouvée chez les patients atteints de SII.
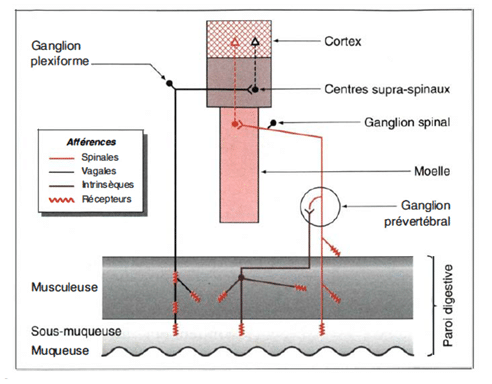
Lien entre système nerveux central et intestins
Système nerveux extrinsèque
fait partie du système nerveux autonome (sympathique parasympathique : nerfs vague et pelviens)
Système nerveux intrinsèque (ou entérique)
Forme des réseaux dont les plexus myentériques et sous-muqueux sont les plus importants. Ils sont interconnectés avec le système nerveux intrinsèque.
Rôle du stress dans le syndrome de l’intestin irritable
La réaction de stress normale est physiologique, elle est dite d’adaptation. Cependant, lorsqu’elle perdure au delà de nos capacités d’adaption, elle devient pathologique. On le sait aujourd’hui, le stress chronique conduit à l’apparition de troubles fonctionnels, métaboliques voir lésionnels. Les effets du stress sur la fonction digestive ont été associés à une augmentation de la douleur, à une réponse inflammatoire locale ainsi qu’à une modification de la motricité digestive. Il est maintenant très clair que le stress joue un rôle majeur dans la physiopathologie de nombreux troubles digestifs, primaires ou associés, et notamment du SII.
Les patients SII sont exposés à des évènements de vie perçus stressants plus nombreux et plus sévères que la population générale. Ils ont également une plus grande capacité à appréhender une situation stressante en anticipant les réactions, et cela influe aussi sur leurs symptômes
Le lien potentiel entre stress et symptômes le plus étudié est la corticotrophin releasing hormone (CRH), médiateur du stress, dont on sait qu’elle augmente les réponses motrices chez le patient ayant un SII et créait une inflammation de la muqueuse. Outre la production de CRH par l’hypothalamus, le stress chronique produit une inflammation via la synthèse de molécules pro-inflammatoires telles que les cytokines TNFα et IL-6 qui seraient responsables de la douleur et aussi de l’anxiété qui l’accompagne.
On observe également que les zones du cerveau impliquées dans les émotions et celles impliquées dans les centres de régulation de la sensibilité viscérale sont intimement liées. On comprend donc que les états de stress, d’anxiété, de dépression et de troubles de l’humeur, peuvent fortement influencer, en bien ou en mal, les troubles fonctionnels intestinaux.
Rôle de la flore intestinale dans le syndrome de l’intestin irritable
L’écosystème intestinal joue très vraisemblablement un rôle dans les troubles du transit et dans le déclenchement et l’entretien de la douleur abdominale.
La flore intestinale est impliquée dans la motricité et la sensibilité digestive. Elle exerce également une activité catabolique (dégradation/digestion) vis-à-vis de nombreux substrats d’origine exo- ou endogène. Elle favorise la production de gaz et d’acides gras à courteschaîne par des processus de fermentation colique. Ces acides gras modulent la motricité digestive et influencent directement le fonctionnement des cellules épithéliales et immunitaires intestinales.
La flore bactérienne va également avoir un rôle dans la modulation de l’expression de nos propres gènes (épigénétique). Elle est capable de moduler de nombreux aspects de notre physiologie intestinale. Des études ont mis en évidence que l’absence de flore s’accompagne d’une augmentation ou d’une diminution de l’expression d’environ une centaine de gènes.
Ces gènes codent pour des protéines impliquées :
– dans le transport de nutriments et le métabolisme des enzymes impliquées dans la production d’énergie cellulaire
– dans la fonction de barrière de l’épithélium
– dans la réponse aux hormones
– dans la composition de la matrice extracellulaire
– dans les voies de transduction du signal
la perturbation de la flore intestinale aboutit à des désordres liés à l’absence de métabolites et de fonctions apportées par les bactéries du microbiote. Cette dysbiose (déséquilibre de la composition du microbiote) semble alors être à l’origine de certains troubles fonctionnels dans le SII ou d’autres affections intestinales comme la maladie de Crohn ou les cancers coliques.
Prise en charge du syndrome de l’intestin irritable en naturopathie.
Lorsque la colopathie fonctionnelle est diagnostiquée par le médecin et que la présence de co-morbidités est écartée, le naturopathe peut proposer en parallèle du traitement allopathique des alternatives thérapeutiques. En effet le SII a des causes multifactorielles. Sa prise en charge doit donc être globale et adaptée aux symptômes ressentis par la personne (diarrhée, constipation, douleurs, inflammation, problèmes digestifs hauts, troubles de l’humeur etc).
Après une anamnèse détaillée, le naturopathe va pouvoir agir sur plusieurs axes :
La gestion du stress :
comme nous l’avons vu plus haut le cerveau et le système digestif sont en communication constante et les réponses de l’un ou de l’autre sont quelque fois inadaptées. Tout stress chronique, anxiété, charge mentale, rumination peut directement agir de façon délétère sur le fonctionnement digestif. Il est donc capital de travailler sur le système nerveux si l’on souhaite que tout se passe pour le mieux deux étages plus bas!
Adaptation alimentaire :
Evidemment nos capacités digestives ne sont pas sans limite et varient d’une personne à l’autre. Inutile de s’imposer les diètes les plus en vogue sans s’être posée les bonnes questions au risque d’aggravation des symptômes.
Le suivi de règles alimentaires adaptées proposées par votre naturopathe est capital dans l’accompagnement des personnes SII. D’autant que l’alimentation cause une modification bénéfique ou pas de la flore intestinale et joue donc un rôle primordial dans l’expression des symptômes du SII.
La régulation de l’inflammation chronique :
il est évidant qu’un mode de vie stressant, une nourriture industrielle bourrée en acide gras trans, oméga 6 et additifs chimiques vont mettre à mal le système digestif n’arrangeant rien au SII. Certaines habitudes insoupçonnées entretiennent ce déséquilibre sans que l’on ne s’en rende compte. L’inflammation chronique n’apparaît pas sans raison, c’est l’expression d’un déséquilibre qu’il faut considérer si l’on espère une amélioration du bien-être général.
Equilibre du microbiote et régulation du transit:
lorsque que l’on sait que notre intestin abrite plus de bactéries que l’on a de cellules dans notre corps on commence à s’y intéresser ! Une flore intestinale saine ne peut évoluer que dans un intestin sain ! Tout comme dans la régulation de l’inflammation ou du stress, le naturopathe peut utiliser plusieurs techniques.
La gémmothérapie, phytothérapie, les probiotiques ciblés sont quelques exemples des outils du naturopathe.

La naturopathie ne pose pas de diagnostic et ne substitue pas à un avis médical.
© Tous droits réservés 2022 – coconaturo – Site réalisé avec ❤️ par Naga Création


